Туберкулез, МБТ или TБ (сокращение от туберкулезной бациллы), в прошлом носивший название чахотка, бугорчатка или жемчужница, представляет собой широко распространенное и во многих случаях фатальное инфекционное заболевание, вызываемое различными штаммами микобактерий, обычно микобактериями туберкулеза. Обычно туберкулез атакует легкие, но также может воздействовать на любой орган. Он распространяется по воздуху, когда человек, носящий активную туберкулезную бациллу, кашляет, чихает или иным способом передает дыхательные жидкости по воздуху. Большая часть инфекций не имеет симптомов и известна как латентный туберкулез. Примерно одна из десяти латентных инфекций в конечном итоге прогрессирует в активное заболевание, которое, если остается невылеченным, убивает более 50% инфицированных. Классические симптомы активной инфекции туберкулеза включают хронический кашель с кровянистой мокротой, жар, ночную потливость и потерю веса (последнее дало основу ранее широко употребляемому названию заболевания, «чахотка»). Инфекция других органов вызывает широкий диапазон симптомов. Диагноз активного туберкулеза ставится посредством рентгенологии (обычно рентгенограмма грудной клетки), а также микроскопического исследования и микробиологической пробы жидкостей организма. Диагностика латентного туберкулеза осуществляется посредством туберкулиновой кожной пробы (TST) и/или анализов крови. Лечение является сложным и требует приема множества антибиотиков на протяжении длительного периода времени. Социальные контакты также проверяются и при необходимости подвергаются лечению. Устойчивость к антибиотикам представляет собой растущую проблему при инфекциях туберкулеза с множественной лекарственной устойчивостью (MDR-TB). Профилактика основана на массовых обследованиях и вакцинации с использованием бациллы Кальметта-Герена. Одна треть мирового населения, предположительно, инфицирована микобактерией туберкулеза, при этом новая инфекции возникает примерно у 1% населения каждый год. В 2007 г. расчетные 13,7 миллионов хронических случаев по всему миру были активными, в то время как в 2013 г., по расчетам, возникло 9 миллионов новых случаев. В 2013 г. наблюдалось от 1,3 до 1,5 миллионов связанных с заболеванием смертей, большинство из которых возникло в развивающихся странах. Общее число случаев туберкулеза снизилось с 2006 г., а число новых случаев снизилось после 2002 г. Распространенность туберкулеза в различных регионах варьируется по всему миру; около 80% населения многих азиатских и африканских стран имеют положительные результаты туберкулиновых проб, в то время как положительный результат имеет только 5–10% населения США. Все больше людей в развивающихся странах заражается туберкулезом по причине слабой иммунной системы, что большей частью связано с высокой распространенность ВИЧ-инфекции и соответствующего развития СПИДа.
Признаки и симптомы
Туберкулез может инфицировать любую часть тела, но наиболее часто возникает в легких (известен как туберкулез легких). Внелегочный туберкулез возникает, когда туберкулез развивается за пределами легких, хотя в равной степени может сосуществовать с туберкулезом легких. Основные признаки и симптомы включают жар, озноб, ночную потливость, потерю аппетита, потерю веса и утомляемость. Также в значительной степени может наблюдаться симптом барабанных палочек.
Легочный
Если инфекция туберкулеза становится активной, она наиболее часто охватывает легкие (примерно в 90% случаев). Симптомы могут включать боль в груди и продолжительный кашель с выработкой мокроты. Приблизительно 25% людей не имеет никаких симптомов (то есть остаются «бессимптомными»). Редко, люди могут откашливать кровь в небольших количествах, а в очень редких случаях инфекция может разрушать легочную артерию или аневризму Расмуссена, что приводит к массивному кровотечению. Туберкулез может становиться хроническим заболеванием и вызывать обширное рубцевание в верхних долях легких. Верхние доли легких чаще подвержены туберкулезу, чем нижние. Причина данных различий полностью не ясна. Это может быть связано либо с лучшим потоком воздуха, либо с низким лимфодренажем в верхних долях легких.
Внелегочный
В 15–20% активных случаев инфекция распространяется за пределы легких, вызывая другие типы туберкулеза. Они совместно обозначаются как «внелегочный туберкулез». Внелегочный туберкулез наиболее часто возникает у людей с пониженным иммунитетом и маленьких детей. У страдающих ВИЧ он возникает в более чем 50% случаев. В частности, места возникновения внелегочной инфекции включают плевру (туберкулезный плеврит), центральную нервную систему (туберкулезный менингит), лимфатическую систему (скрофулез шеи), мочеполовую систему (туберкулез мочеполового тракта), а также кости и суставы (туберкулез позвоночника), среди прочих. Когда распространяется на кости, он также известен как «костный туберкулез», форма остеомиелита. В некоторых случаях разрыв туберкулезного абсцесса через кожу приводит к туберкулезной язве. Язва, которая берет начало от расположенного вблизи инфицированного лимфатического узла, безболезненна, медленно увеличивается и имеет наружный вид «замши». Потенциально более серьезная, широко распространенная форма туберкулеза носит название «диссеминированный» туберкулез, также широко известный как милиарный туберкулез. Милиарный туберкулез охватывает до 10% внелегочных случаев.
Причины
Микобактерия
Основная причина туберкулеза заключается в микобактерии туберкулеза, мелкой, аэробной, неподвижной бацилле. Высокое содержание липидов данного патогена объясняет многие его уникальные клинические характеристики. Она делится каждые 16-20 часов, что является чрезвычайно медленной скоростью по сравнению с другими бактериями, которые обычно делятся в течение менее часа. Микобактерия обладает липидным бислоем наружной мембраны. Если выполняется окрашивание по Граму, микобактерия туберкулеза либо окрашивается очень слабо как «грамположительная», либо не задерживает краску как результат высокого содержания липидов и миколевой кислоты в клеточной стенке. Микобактерия туберкулеза может выдерживать слабые дезинфектанты и выживать в условиях засухи на протяжении недель. В природе может произрастать только в клетке организма-хозяина, но поддается культивации в лаборатории. Используя гистологические красители в отношении откашлянных образцов слизи (также носит название «мокрота»), ученые могут увидеть микобактерию туберкулеза под микроскопом. Поскольку микобактерия туберкулеза сохраняет определенные штаммы даже после обработки кислотным раствором, она классифицируется как кислотоустойчивая бактерия (AFB). Наиболее распространенные кислотоустойчивые техники окрашивания включает окраску Циля-Нильсена, которая окрашивает кислотоустойчивые бактерии ярко-красный цвет, выделяющийся на синем фоне, а также аурамино-родаминовую окраску с последующей люминесцентной микроскопией. Комплекс микобактерии туберкулеза (MTBC) включает четыре другие вызывающие туберкулез микобактерии: M. bovis, M. africanum, M. canetti и M. microti. M. africanum редко встречается, но представляет собой существенную причину туберкулеза в некоторых регионах Африки. M. bovis была когда-то частой причиной туберкулеза, но введение пастеризованного молока в значительной степени устранило ее как угрозу общественному здоровью в развитых странах. M. canetti встречается редко и ограничена Африканским рогом, хотя небольшое число случаев наблюдалось у африканских эмигрантов. M. microti также редко встречается и в основном наблюдается у людей с иммунодефицитом, хотя распространенность данного патогена, возможно, была значительно занижена. Другие известные патогенные микобактерии включают M. leprae, M. avium и M. kansasii. Последние два вида классифицируются как «нетуберкулезные микобактерии» (NTM). Нетуберкулезные микобактерии не вызывают ни туберкулез, ни лепру, но являются причиной легочных заболеваний, которые напоминают туберкулез.
Факторы риска
Несколько факторов риска делает людей более предрасположенными к инфекции туберкулеза. Наиболее важный в мировом масштабе фактор риска представлен ВИЧ; 13% всех людей с туберкулезом инфицированы вирусом. В особенности это представляет проблему в субсахарной Африке, где распространенность ВИЧ достаточно высокая. Что касается людей без ВИЧ, инфицированных туберкулезом, примерно у 5–10% в течение жизни развивается активное заболевание; для сравнения, у 30% одновременно инфицированных ВИЧ развивается активное заболевание. Туберкулез тесно связан с перенаселенностью и недостаточностью питания, что делает его одной из основных болезней бедности. Таким образом, в группу повышенного риска входят: люди, употребляющие запрещенные вещества, местные жители и работники, занятые в местах, где собираются уязвимые люди (например, тюрьмы и приюты для бездомных), лишенные с медицинской точки зрения прав и необеспеченные ресурсами общества, этнические меньшинства с высоким уровнем риска, дети, находившиеся в близком контакте с пациентами группы повышенного риска, а также работники сферы здравоохранения, обслуживающие таких пациентов. Хроническое заболевание легких представляет собой другой существенный фактор риска. Силикоз повышает риск приблизительно в 30 крат. Курящие сигареты имеют примерно вдвое больший риск развития туберкулеза по сравнению с некурящими. Другие болезненные состояния также могут повышать риск развития туберкулеза. Они включают алкоголизм и сахарный диабет (трехкратное повышение). Определённые лекарственные препараты, такие как кортикостероиды и инфликсимаб (анти-αФНО моноклональные антитела), становятся факторами риска повышенной важности, особенно в развитых странах. Также существует составляющая генетической предрасположенности, общая значимость которой остаётся неопределенной.
Механизм
Передача
Когда люди с активным туберкулезом кашляют, чихают, говорят, поют или плюют, они выделяют инфекционные аэрозольные капли диаметром от 0,5 до 5,0 мкм. За одно чихание может высвободиться до 40000 капель. Каждая из данных капель может передавать заболевание, поскольку инфекционная доза туберкулеза достаточно мала (вдыхание менее чем 10 бактерий может вызвать инфекцию). Люди с продолжительным, частым или тесным контактом с людьми, страдающими туберкулезом, находятся в группе особо повышенного риска инфицирования, при этом расчетный процент заражения составляет 22%. Человек с активным, но не подвергающимся лечению туберкулезом, может заражать 10–15 (или более) людей в год. Передача возникает только от людей с активным туберкулезом – люди с латентной инфекцией, предположительно, не контагиозны. Вероятность передачи инфекции от одного человека к другому зависит от нескольких факторов, включая количество инфицированных капель, выброшенных носителем, эффективность вентиляции, продолжительность воздействия, вирулентность штамма микобактерии туберкулеза, уровень иммунитета неинфицированного человека и другие. Каскада распространения человек-человек можно избежать за счёт эффективной изоляции людей с активным («открытым») туберкулезом и постановки их на схемы приёма противотуберкулезных лекарственных препаратов. После приблизительно двух недель эффективного лечения субъекты с неустойчивой активной инфекцией, как правило, становятся незаразными для других. Если кто-то заражается, обычно требуется от трёх до четырёх недель прежде чем впервые инфицированный человек становится заразным достаточно, чтобы передавать заболевание другим.
Патогенез
Более 90% инфицированных микобактерией туберкулеза бессимптомны, то есть имеют латентную инфекцию туберкулеза (иногда называется LTBI), при этом только 10% имеют шанс, что латентная инфекция в течение жизни прогрессирует до открытой, активного туберкулеза. У людей с ВИЧ риск развития активного туберкулёза повышается примерно до 10% в год. Если эффективное лечение не предпринимается, уровень смертности для случаев активного туберкулеза составляет до 66%. Инфекция туберкулеза возникает, когда микобактерия достигает альвеолы легких, где она вторгается и размножается в эндосомах альвеолярных макрофагов. Макрофаги опознают бактерию как инородное тело и пытаются ликвидировать её с помощью фагоцитоза. Во время этого процесса бактерия обертывается макрофагом и временно хранится в мембранно-связанном пузыре, который носит название фагосома. Фагосома затем объединяется с лизосомой с целью образования фаголизосомы. В фаголизосоме клетка пытается использовать реактивные формы кислорода и кислоту, чтобы убить бактерию. Тем не менее, микобактерий туберкулёза имеет тонкую, амилоидную капсулу из миколевой кислоты, которая защищает её от этих токсических веществ. Микобактерия туберкулеза способна размножаться внутри макрофага и в конечном итоге убивает иммунную клетку. Исходный очаг инфекции находится в легких и известен как «центр Гона», как правило, расположен либо в верхней части нижней доли, либо в нижней части верхней доли. Туберкулез лёгких также может возникнуть в результате инфекции из кровотока. Очаг известен как центр Саймона и обычно располагается в верхней части легких. Данная гематогенная передача также может распространять инфекцию в более отдаленные места, такие как периферические лимфатические узлы, почки, головной мозг и кости. Заболеванию могут быть подвержены все части организма, хотя, по неизвестным причинам, он редко воздействует на сердце, скелетные мышцы, поджелудочную железу или щитовидную железу. Туберкулез классифицируется как одно из гранулематозных воспалительных заболеваний. Макрофаги, T-лимфоциты, B-лимфоциты и фибробласты соединяются, образуя гранулемы, с лимфоцитами, окружающими инфицированные макрофаги. Когда другие макрофаги атакуют инфицированный макрофаг, они соединяются вместе, образуя гигантскую многоядерную клетку в альвеолярной полости. Гранулема может препятствовать распространению микобактерий и обеспечивать локальную среду для взаимодействия клеток иммунной системы. Тем не менее, более недавние факты свидетельствуют, что бактерии используют гранулему с целью избежать разрушения иммунной системой хозяина. Макрофаги и дендритные клетки в гранулемах не способны представлять антиген к лимфоцитам; таким образом, иммунная реакция подавлена. Бактерии внутри гранулемы могут стать неактивными, вызывая латентную инфекцию. Другое свойство гранулемы заключается в развитии патологической клеточной смерти (некроза) в центре туберкул. Если смотреть невооруженным глазом, это имеет структуру мягкого, белого сыра и определяется как творожистый некроз. Если бактерии туберкулеза попадают в кровоток из поврежденной ткани, они могут распространяться по всему организму и вызывать множество очагов инфекции, все из которых выглядят как мелкие, белые туберкулы в тканях. Это представляет собой тяжелую форму туберкулеза, наиболее часто встречающуюся у маленьких детей и людей с ВИЧ, которая носит название милиарный туберкулез. Люди с таким распространенным туберкулезом имеют высокую долю смертности даже при лечении (около 30%). У многих людей инфекция преодолевается и идет на убыль. Разрушение ткани и некроз часто выравниваются посредством заживления и фиброза. Затронутая ткань замещается рубцами и полостями, заполненными казеозным творожистым материалом. Во время активной болезни некоторые из данных полостей присоединяются к дыхательным путям бронхов и данный материал может отхаркиваться. Он содержит живые бактерии, таким образом, может распространять инфекцию. Лечение соответствующими антибиотиками убивает бактерии и дает возможность заживления. В результате лечения затронутые области в конечном итоге замещаются рубцовой тканью.
Диагностика
Активный туберкулез
Диагностика активного туберкулеза, основанная всего лишь на признаках и симптомах, затруднительна, поскольку представляет собой диагностирование заболевания у тех, чей иммунитет подавлен. Диагноз туберкулез, тем не менее, должен приниматься во внимание среди тех, чьи симптомы заболевания легких или системные симптомы длятся более двух недель. Рентгенограмма грудной клетки и множественные посевы мокроты в отношении кислотоустойчивых бацилл представляют собой типичную часть первичного обследования. Анализы секреции интерферона-γ и туберкулиновые кожные пробы имеют незначительное применение в развивающихся странах. Анализы высвобождения интерферона-гамма имеют аналогичные ограничения в отношении людей с ВИЧ. Окончательный диагноз туберкулеза ставится в результате выявления микобактерии туберкулеза в клинической пробе (например, мокроте, гное или биопсии ткани). Тем не менее, затруднительный процесс культивирования для данного медленнорастущего организма может занять от двух до шести недель для посева крови и мокроты. Таким образом, лечение часто начинается до того, как наличие культур в пробах подтверждено. Тесты, основанные на амплификации нуклеиновых кислот и тестирование аденозиндиаминазы могут дать возможность быстрой диагностики туберкулеза. Данные тесты, тем не менее, не рекомендуются в плановом порядке, поскольку они редко оказывают влияние на лечение человека. Анализы крови для обнаружения антител не обладают специфичностью или чувствительностью, таким образом, не рекомендуются.
Латентный туберкулез
Туберкулиновая кожная проба Манту часто используется для проверки людей в группе повышенного риска развития туберкулеза. Те, кто ранее был иммунизирован, может давать ложноположительный результат. Результат тестирования может быть ложноотрицательным у людей с саркоидозом, лимфомой Ходжкина, недостаточностью питания или, что особенно важно, у тех, кто имел истинный активный туберкулез. Анализы секреции интерферона-гамма (IGRA) с использованием проб крови рекомендуются для тех, кто имеет положительный результат пробы Манту. Они не подвергались иммунизации или воздействию большого количества экзогенных микобактерий, таким образом, дают меньшее число ложноположительных результатов. Тем не менее, они подвергаются воздействию M. szulgai, M. marinum и M. kansasii. Чувствительность анализов секреции интерферона-гамма повышается при использовании в дополнение к кожной пробе, но они могут быть менее чувствительны, чем кожная проба, когда используются в отдельности.
Профилактика
Профилактика туберкулеза и меры по управлению главным образом основываются на вакцинации новорожденных, а также обнаружении и соответствующем лечении активных случаев. Всемирная организации здравоохранения достигла некоторых успехов за счет улучшенных схем лечения, а также незначительного снижения числа случаев.
Вакцины
Единственная доступная вакцина по данным 2011 г. представлена бациллой Кальметта-Герена (BCG). У детей она снижает риск заражения инфекцией на 20% и риск перехода инфекции в активное заболевание примерно на 60%. Представляет собой наиболее широко используемую вакцину в мировом масштабе, при этом вакцинируется примерно 90% всех детей. Вызванный ей иммунитет снижается по прошествии приблизительно десяти лет. Поскольку туберкулез редко встречается в большей части Канады, Великобритании и США, BCG применяется только в отношении людей в группе повышенного риска. Отчасти, доводы против использования вакцины заключаются в том, что она делает туберкулиновую кожную пробу ложноположительной, при этом не используется при проверке. На сегодняшний день в разработке находится несколько новых вакцин.
Общественное здравоохранение
Всемирная организация здравоохранения объявила туберкулез «угрозой мировому здравоохранению» в 1993 г., а в 2006 г. Партнерство по борьбе с туберкулезом разработало Глобальный план по борьбе с туберкулезом, который нацелен на сохранение 14 миллионов жизней с периода его запуска и до 2015 г. Несколько целей, которые он поставил перед собой, вряд ли будут достигнуты до 2015 г., главным образом в связи с повышением числа случаев ВИЧ-обусловленного туберкулеза и случаев туберкулеза с множественной лекарственной устойчивостью. Система классификации туберкулеза, разработанная Американским торакальным обществом, преимущественно используется в программах общественного здравоохранения.
Управление
В лечении туберкулеза используются антибиотики с целью уничтожения бактерий. Эффективное лечение туберкулеза затруднительно в связи с необычной структурой и химическим составом клеточной стенки микобактерии, которая препятствует проникновению препаратов и делает многие антибиотики неэффективными. Два наиболее широко применяемых антибиотика – это изониазид и рифампицин, при этом лечение может быть продолжительным и занять несколько месяцев. В лечении латентного туберкулеза обычно используется один антибиотик, в то время как активный туберкулез лучше поддается лечению сочетанием нескольких антибиотиков с целью снижения риска, что у бактерий разовьется устойчивость к антибиотику. Люди с латентными инфекциями также подвергаются лечению с целью предотвращения прогрессирования в активный туберкулез позже. Лечение под непосредственным наблюдением, например, медицинский работник, наблюдающий прием пациентом лекарственных препаратов, рекомендуется ВОЗ в качестве меры по снижению числа людей, не принимающих антибиотики надлежащим образом. Доказательства в поддержку данной практики по сравнению с людьми, самостоятельно принимающими лекарственные препараты, недостаточные. Методы напоминания людям о важности лечения, тем не менее, кажутся эффективными.
Новый эпизод
Рекомендуемое лечение впервые выявленного туберкулеза легких, по данным 2010 г., представлено приемом сочетания антибиотиков, включающих рифампицин, изониазид, пиразинамид и этамбутол в течение первых двух месяцев, и прием только рифампицина и изониазида в течение последних четырех месяцев. Когда устойчивость к изониазиду высокая, в качестве альтернативы в течение последних четырех месяцев может добавляться этамбутол.
Рецидив
При рецидиве туберкулеза перед определением лечения важную роль играет тестирование на предмет того, какой антибиотик чувствителен. Если выявлен множественный лекарственно-устойчивый туберкулез, рекомендуется лечение как минимум четырьмя эффективными антибиотиками на протяжении от 18 до 24 месяцев.
Устойчивость к лекарственным препаратам
Первичная устойчивость возникает, когда человек заражается устойчивым штаммом микобактерии туберкулеза. У человека с полностью чувствительным туберкулезом может развиться вторичная (приобретенная) устойчивость во время терапии по причине неадекватного лечения, ненадлежащего соблюдения предписанной схемы лечения (несоблюдение пациентом инструкций) или применения лекарственных препаратов низкого качества. Лекарственно-устойчивый туберкулез представляет собой серьезную проблему общественного здравоохранения во многих развивающихся странах, поскольку его лечение длительно и требует более дорогостоящих лекарственных препаратов. Туберкулез со множественной лекарственной устойчивостью определяется как устойчивый к двум наиболее эффективным противотуберкулезным препаратам первой линии: рифампицину и изониазиду. Туберкулез с расширенной лекарственной устойчивостью также устойчив к трем и более из шести классов антибиотиков второй линии. Туберкулез с полной лекарственной устойчивостью устойчив ко всем применяемым на сегодняшний день лекарственным препаратам. Впервые был выявлен в 2003 г. в Италии, но о нем часто не сообщалось до 2012 г., также наблюдался в Иране и Индии. Бадаквилин экспериментально используется в лечении туберкулеза со множественной лекарственной устойчивостью. XDR-TB – это понятие, в некоторых случаях использующееся для определения туберкулеза с расширенной устойчивостью, при этом он составляет один из десяти случаев туберкулеза со множественной лекарственной устойчивостью. Случаи туберкулеза с расширенной лекарственной устойчивостью выявлялись в более чем 90% стран.
Прогноз
Риск возобновления повышается при подавлении иммунитета, таком как вызванное ВИЧ-инфекцией. У людей, одновременно инфицированных микобактерией туберкулеза и ВИЧ, риск возобновления повышается до 10% в год. Исследования, использовавшие ДНК-генотипоскопию штаммов микобактерии туберкулеза, показали, что повторное инфицирование в большей степени способствует рецидиву туберкулеза, чем ранее предполагалось, по расчетам, это может охватывать более чем 50% случаев возобновления в регионах, где туберкулез широко распространен. Шанс смерти от туберкулеза составляет примерно 4% по состоянию на 2008 г., снизившись с 8% в 1995 г.
Эпидемиология
Примерно одна треть мирового населения инфицирована микобактерией туберкулеза, при этом новая инфекция возникает приблизительно у 1% населения каждый год. Тем не менее, большинство инфекций микобактерии туберкулеза не вызывает туберкулез, при этом 90–95% инфекций остаются бессимптомными. В 2012 г. расчетные 8,6 миллионов хронических случаев были активными. В 2010 г. было диагностировано 8,8 миллионов новых случаев туберкулеза, при этом наблюдалось 1,20–1,45 миллионов смертей, большинство из которых возникло в развивающихся странах. Из этих 1,45 миллионов смертей около 0,35 миллионов составляют инфицированные ВИЧ. Туберкулез представляет собой вторую наиболее распространенную причину смерти от инфекционных заболеваний (после связанных с ВИЧ/СПИД). Общее число случаев туберкулеза с 2005 г. снизилось, в то время как число новых случаев снизилось с 2002 г. Китай, в частности, достиг значительного прогресса в виде приблизительно 80% снижения доли смертности с 1990 по 2010 г. Число новых случаев снизилось на 17% в период 2004–2014 гг. Туберкулез более распространен в развивающихся странах; приблизительно 80% населения во многих азиатских и африканских странах имеют положительные результаты туберкулиновых проб, в то время как только 5–10% населения США имеют положительные результаты. Надежды на полный контроль заболевания были резко разрушены по причине нескольких факторов, включая затруднительность разработки эффективной вакцины, дорогостоящий и требующий времени процесс диагностики, необходимость многомесячного лечения, повышение числа случаев ВИЧ-обусловленного туберкулеза, а также появление лекарственно-устойчивых случаев в 1980-х. В 2007 г. страной с наивысшей расчетной встречаемостью туберкулеза являлся Свазиленд со значением в 1200 случаев на 100000 людей. Индия обладает наибольшей общей встречаемостью с расчетным значением в 2,0 миллиона новых случаев. В развитых странах туберкулез менее распространен и встречается в основном в городских зонах. Значения на 100000 людей в различных регионах мира составляли: в мировом масштабе 178, Африка 332, Америки 36, Восточное Средиземноморье 173, Европа 63, Юго-Восточная Азия 278 и западная часть Тихого океана 139 по данным 2010 г. В Канаде и Австралии туберкулез долгое время был распространен среди коренного народа, особенно в удаленных районах. В США среди коренных американцев наблюдалась в пять крат большая смертность от туберкулеза, а расовые и этнические меньшинства охватывают 84% всех сообщенных случаев туберкулеза. Распространенность туберкулеза меняется с возрастом. В Африке туберкулезу подвержены в первую очередь подростки и молодежь. Тем не менее, в странах, где встречаемость была резко снижена (таких как США), туберкулез главным образом представляет собой болезнь пожилых людей и людей с ослабленным иммунитетом (факторы риска перечислены выше). В мировом масштабе 22 «особо болезненных» государства или страны вместе охватывают 80% случаев, а также 83% смертельных исходов.
История
Туберкулез обнаруживался у людей со времен античности. Наиболее раннее точное выявление микобактерии туберкулеза - свидетельство наличия заболевания в останках бизона в Вайоминге, которые датируются примерно 17000 годами назад. Тем не менее, происходит ли туберкулез от жвачных животных, передавшись затем человеку, или он разошелся от общего предшественника, на сегодняшний день не ясно. Сравнение генов комплекса микобактерии туберкулеза (MTBC) у людей с MTBC у животных свидетельствует, что люди не получали MTBC от животных в процессе одомашнивания, как утверждалось ранее. Оба штамма бактерии туберкулеза имеют общего предшественника, который инфицировал человека уже во время неолитической революции. Скелетные останки показали, что доисторические люди (4000 лет до н.э.) имели туберкулез, а исследователи обнаружили туберкулезное разложение в позвоночниках египетских мумий, датируемых 3000–2400 гг. до н.э. Генетические исследования показывают, что туберкулез существовал в Америках примерно с 100 г. н.э. Туберкулез представляет собой греческое слово для обозначения чахотки, старого понятия для описания туберкулеза легких; около 460 г. до н.э. Гиппократ признал туберкулез как наиболее распространенное заболевание всех времен. Как говорилось, он проявлялся как жар и отхаркивание крови и практически всегда был фатален. До Промышленной революции фольклор часто связывал туберкулез с вампирами. Когда один член семьи умирал от туберкулеза, другие инфицированные члены семьи медленно теряли здоровье. Люди верили, что это вызвано тем, что первый умерший от туберкулеза высасывал жизнь из других членов семьи. Хотя легочная форма, связанная с туберкулами, была определена как патология доктором Ричардом Мортоном в 1689 г., в связи со множеством симптомов туберкулез не признавался в качестве отдельного заболевания до 1820-х. Он не носил названия «туберкулез» до 1839 г., пока не был назван так Дж. Л. Шенлейном. В период с 1838 по1845 г. доктор Джон Кроган, собственник Мамонтовой пещеры, привел несколько человек с туберкулезом в пещеру в надежде вылечить заболевание за счет постоянной температуры и чистого пещерного воздуха; они умерли в течение года. Герман Бремер открыл первый туберкулезный санаторий в 1859 г. в Герберсдорфе (в наши дни Соколовско), Силезия. Бацилла, вызывающая туберкулез, микобактерия туберкулеза, была обнаружена и описана 24 марта 1882 г. Робертом Кохом. За свое открытие он получил Нобелевскую премию в области физиологии и медицины в 1905 г. Кох не верил, что туберкулез крупного рогатого скота и человека был одинаков, что препятствовало определению инфицированного молока в качестве источника инфекции. Позже, риск передачи из данного источника был резко снижен за счет изобретения процесса пастеризации. Кох объявил о глицериновом экстракте бациллы туберкулеза как о «лекарстве» от туберкулеза в 1890 г., дав ему название «туберкулин». В то время как не был эффективен, позднее он был успешно адаптирован в качестве проверочного теста на наличие предсимптоматического туберкулеза. Альберт Кальметт и Камиль Герен достигли первого настоящего успеха в иммунизации против туберкулеза в 1906 г., используя ослабленные штаммы туберкулеза крупного рогатого скота. Вакцина была названа бациллой Кальметта-Герена (BCG). Вакцина впервые была использована в отношении человека в 1921 г. во Франции, но получила широкую признательность в США, Великобритании и Германии только после Второй мировой войны. Туберкулез вызвал наиболее сильное общественное беспокойство в XIX и раннем XX веках как эндемическое заболевание городской нищеты. В 1815 г. одна из четырех смертей в Англии была связана с «чахоткой». До 1918 г. Одна из шести смертей во Франции также была вызвана туберкулезом. После того как было выявлено, что туберкулез заразен, в1880-х, он был внесен в перечень болезней, подлежащих обязательной регистрации в Великобритании; были начаты кампании с целью предотвращения чихания в общественных местах, а инфицированным беднякам «настоятельно рекомендовалось» поступление в санатории, которые напоминали тюрьмы (санатории для среднего и высшего классов предлагали превосходный медицинский уход и постоянное наблюдение медицинского персонала). Несмотря на (предположительную) пользу от «свежего воздуха» и работников санатория, даже в наилучших условиях, 50% поступивших в санатории умерли в течение пяти лет (около 1916 г.). В Европе распространенность туберкулеза начала расти в начале 1600-х и достигла пикового уровня в 1800-х, когда туберкулез вызывал около 25% всех смертей. До 1950-х смертность была снижена примерно на 90%. Улучшения в области общественного здравоохранения начали значительно снижать распространенность туберкулеза даже до появления стрептомицина и других антибиотиков, хотя заболевание оставалось существенной угрозой общественному здоровью до такой степени, что когда в Великобритании был образован Совет по исследованиям в области медицины в 1913 г., его внимание было нацелено в первую очередь на исследования туберкулеза. В 1946 г. разработка антибиотика стрептомицина сделала эффективное лечение и исцеление от туберкулеза реальностью. До введения данного лекарственного препарата единственным лечением (за исключением санаториев) была хирургическая операция, включая «процедуру пневмоторакса», которая включает сжатие инфицированного легкого до состояния «покоя», что давало возможность туберкулезному повреждению зажить. По причине неотложной природы туберкулеза с множественной лекарственной устойчивостью, хирургическое вмешательство было повторно введено в качестве дополнительного способа лечения в рамках общепринятого стандарта при лечении инфекций туберкулеза. Применяемые на сегодняшний день хирургические операции включают удаление патологических грудных полостей («булл») в легких с целью снижения количества бактерий и воздействия оставшихся бактерий на препараты в кровотоке, таким образом, одновременно снижая общую бактериальную нагрузку и повышая эффективность системной терапии антибиотиками. Надежды на полное устранение туберкулеза (ср. оспа) среди населения были разрушены после роста числа лекарственно-устойчивых штаммов в 1980-х. Последующее возрождение туберкулеза привело к появлению декларации об угрозе Всемирной охране здоровья от Всемирной организации здравоохранения в 1993 г.
Общество и культура
Меры общественного здравоохранения
Всемирная организация здравоохранения, Фонд Билла и Мелинды Гейтс, а также правительство США выделили субсидии на быстродействующие диагностические тесты на туберкулез для использования в странах с низким и средним уровнем доходов. В дополнение к быстрому действию, тест мог определить, существует ли устойчивость к антибиотику рифампицину, что помогало распознать туберкулез с множественной устойчивостью к лекарственным препаратам, а также давал точные результаты для тех, кто одновременно был инфицирован ВИЧ. Многие необеспеченные ресурсами области по данным 2011 г. имели доступ только к микроскопии мокроты. Индия имела максимальное число случаев туберкулеза в мировом масштабе в 2010 г., в частности, в связи с плохим контролем заболевания в рамках личного и общественного здравоохранения. Программы, такие как Пересмотренная национальная программа по борьбе с туберкулезом, действуют с целью снижения уровня заболеваемости среди людей, обращающихся к системе общественного здравоохранения. Отчет относительно здравоохранения компании «Экономист интеллидженс юнит» обсуждал равнодушие и обращался с призывом к увеличению финансирования. Отчет приводил среди прочих слова Лючики Дитуи »[Туберкулез] подобен сироте. Он обделен вниманием даже в странах с высоким уровнем распространенности заболевания и часто пренебрегается донорами и инвесторами в области здравоохранения». Медленный прогресс привел к разочарованию, выраженному исполнительным директором Глобального фонда по борьбе со СПИДом, туберкулезом и малярией – Марком Дибулом: «Мы обладаем средствами положить конец туберкулезу как пандемической угрозе и угрозе общественному здоровью на планете, но не делаем этого». Несколько международных организаций добилось большей прозрачности в лечении, и все больше стран дали обязательные к исполнению поручения правительству, хотя их соблюдение часто поверхностное. Коммерческие поставщики лечения могут нередко перегружать препаратами второй линии, а также добавочными средствами лечения, способствуя спросу для дальнейшей регуляции. Правительство Бразилии обеспечило универсальную медицинскую помощь при туберкулезе, которая облегчила данную проблему. Наоборот, падение распространенности инфекции туберкулеза может быть не связано с количеством программ, направленных на снижение степени распространенности инфекции, но может быть отнесено к повышенному уровню образования, доходов и здоровья населения. Затраты на заболевание, как было рассчитано Всемирным банком в 2009 г., могут превышать 150 миллиардов USD в год в странах «с высокой распространенностью заболевания». Отсутствие прогресса в эрадикации заболевания также может быть связано с недостатком наблюдения за пациентами – как среди 250 тысяч сельских мигрантов в Китае.
Социальное отторжение
Исследования
Бацилла Кальметта-Герена имеет ограничения, при этом постоянно ведутся исследования в отношении разработки новой вакцины против туберкулеза. Несколько потенциальных кандидатов на сегодняшний день находится на фазе I и II клинических исследований. В попытке улучшить эффективность доступных вакцин применяется два подхода. Первый подход включает добавление к бацилле Кальметта-Герена субъединичной вакцины, в то время как другая стратегия заключается в попытке создать новые и лучшие живые вакцины. MVA85A, пример субъединичной вакцины, на сегодняшний день подвергается исследованиям в Южной Африке и основана на генетически модифицированном вирусе осповакцины. Есть надежда, что вакцины играют существенную роль в лечение как латентного, так и активного заболевания. Поощряя дальнейшие открытия, исследователи и политические лица способствуют введению новых экономических моделей разработки вакцины, включая премии, налоговые льготы и предварительные обязательства по будущим закупкам. Несколько групп, включая Партнерство по борьбе с туберкулезом, Южноафриканскую инициативу по разработке вакцины против туберкулеза и Глобальный фонд противотуберкулезной вакцины Аэрас, вовлечены в исследования. Среди них Глобальный фонд противотуберкулезной вакцины Аэрас получил в дар более 280 миллионов USD от Фонда Билла и Мелинды Гейтс на разработку и лицензирование улучшенной вакцины против туберкулеза для использования в странах с повышенной распространенностью заболевания. Несколько лекарственных препаратов исследовалось в отношении туберкулеза, устойчивого ко многим препаратам, включая бедаквилин и деламанид. Бедаквилин был утвержден Управлением по контролю за продуктами питания и лекарственными препаратами США (FDA) в конце 2012 г. Безопасность и эффективность данных агентов все же не ясна, поскольку основывается на сравнительно небольших исследованиях. Тем не менее, имеющиеся данные свидетельствуют, что пациенты, принимавшие бедаквилин в дополнение к стандартной терапии против туберкулеза, умирают в пять раз чаще, чем те, которые не принимают новый препарат, что привело к появлению в медицинских журналах статей, поднимающих вопросы политики здравоохранения относительно того, по какой причине FDA утвердила препарат и имеются ли финансовые связи с компанией, производящей бедаквилин, которые повлияли на поддержку врачами данного препарата.
Другие животные
Определение активности туберкулезного процесса приобрело особенно большое значение на современном этапе фтизиатрии. В связи с широким применением массовых флюорографических осмотров выявляется значительное число лиц, у которых обнаруживаются анатомические изменения в легочной ткани при отсутствии выраженных явлений интоксикации или других клинических проявлений. В таких случаях приходится решать вопрос о клинической активности подобных изменений, так как иногда наблюдается бессимптомное течение туберкулеза, который на определенном этапе может проявляться только морфологическими изменениями. Установление активности (или, точнее, неактивности) также необходимо при затихании процесса, когда в результате проведенного лечения рентгенологическая картина указывает на переход процесса в фазу уплотнения, симптомы интоксикации исчезают, и диспансерному врачу приходится решать вопрос о наступлении клинического излечения.
Наибольшие трудности при определении активности встречаются при выявлении так называемых малых форм туберкулеза, для которых характерны небольшая распространенность (в пределах 1-2 сегментов), отсутствие распада и в большинстве случаев - малосимптомность. Возникающие при этом диагностические затруднения отчасти обусловлены недостаточной ясностью самого понятия активности туберкулеза и отсутствием единства взглядов по этому вопросу. Ф. А. Михайлов (1971) считает, что активным должен считаться любой туберкулезный процесс, в котором тенденция к прогрессированию заболевания сохраняется в какой бы то ни было мере и имеет отражение в функциональном состоянии организма и клинических проявлениях поражения. Обычно принято считать активным процесс динамичный, способный к эволюции и прогрессированию, при котором необходимо постоянное диспансерное наблюдение (по соответствующей группе учета) и комплексное лечение. Однако на практике представление об активности туберкулеза не всегда полностью укладывается в подобные формулировки.
При решении этого вопроса наблюдаются ошибки двоякого рода. Иногда из-за отсутствия выраженной клинической симптоматики врач может просмотреть начальную фазу заболевания, которое вследствие этого не подвергается своевременному лечению и правильно оценивается лишь на более позднем этапе, когда результаты терапии могут оказаться менее эффективными. И наоборот, нередко у носителя старых затихших легочных изменений ошибочно диагностируют активную форму туберкулеза и подвергают его лечению, иногда довольно длительному, направляя в стационар. Такой неоправданный отрыв от семьи и работы имеет отрицательное психологическое влияние.
Для правильного определения активности процесса рекомендуется использовать все доступные методы исследования - клинические, рентгенологические, лабораторные, а также пробное лечение химиопрепаратами. Наиболее достоверными признаками активности являются обнаружение микобактерий и установление динамики специфических изменений при повторном рентгенологическом исследовании. Однако при малых формах получение достоверных признаков требует длительного времени - микобактерии туберкулеза в этих случаях возможно обнаружить только через несколько недель в результате посева, а для установления рентгенологической динамики приходится проводить пробное лечение в течение нескольких месяцев. В связи с этим важно выявить и другие признаки, совокупность которых имеет также определенное значение.
Данные клинического наблюдения . Клинические симптомы при малых формах туберкулеза обычно слабо выражены и не являются специфичными. Нередко наблюдаются субфебрильная температура, повышенная утомляемость, похудание, снижение аппетита и другие явления интоксикации. Иногда отмечается кашель с выделением мокроты, выслушиваются скудные влажные хрипы. Встречаются также изменения в крови (небольшое повышение СОЭ, увеличение количества лейкоцитов и процента па-лочкоядерных нейтрофилов). Однако упомянутая симптоматика может приобрести значение при одновременном наличии специфических изменений на рентгенограмме и томограммах.
Рентгенологическое исследование . Наряду с обычными снимками рекомендуется произвести также томограммы, на которых иногда выявляется распад, даже при малых формах туберкулеза.
М. А. Гинзбург (1977) предлагает следующую классификацию рентгенологических признаков активности туберкулеза:
- 1) прямые признаки, свидетельствующие о явной активности процесса, могут быть установлены при однократном исследовании: нечеткие контуры очага, распад, лимфангит, плеврит;
- 2) косвенные признаки активности: полиморфизм очагов, крупные осумкованные округлые очаги, «дорожка» к корню, парные полоски уплотненных стенок дренирующего бронха;
- 3) несомненные признаки активности, устанавливаемые при динамическом наблюдении и выражающиеся в изменении рентгенологической картины при ретроспективном анализе флюорограмм и рентгенограмм и при короткой пробной терапии.
Решающее значение принадлежит обнаружению динамики при повторном рентгенологическом обследовании. Практика подтверждает возможность установления активности при сравнении рентгенограммы и флюорограмм, произведенных в прошлом при массовых обследованиях. При этом возможны два варианта. В одних случаях патологические тени на прошлогодней флюорограмме отсутствуют, что указывает на активность и относительную свежесть обнаруженных на снимке изменений. Иногда патологические изменения отмечаются и на предыдущей флюорограмме, но сравнение со снимком позволяет выявить динамику в виде прогрессирования (увеличение числа или размера очагов) или, наоборот, инволюции (рассасывания) очагов.
Весьма выразительной является рентгенологическая динамика при достаточно продолжительном пробном антибактериальном лечении. Она выражается в рассасывании инфильтрата, уменьшении размеров очагов, их фрагментации, исчезновении лимфангита. Стабильность рентгенологической картины говорит в пользу неактивности изменений, но отсутствие динамики убедительно свидетельствует о неактивности процесса только при нормальных клинических и лабораторных показателях.
Обнаружение микобактерий туберкулеза относится к наиболее достоверным признакам активности процесса. Для их поиска следует применять все доступные методы _ бактериоскопию, флотацию, посев. При малых формах туберкулеза микобактерии обычными способами исследования удается найти лишь в редких случаях, гораздо чаще при повторных посевах мокроты или промывных вод трахеи и бронхов. В большинстве случаев находка микобактерий при этих процессах бывает однократной, но и этого достаточно для подтверждения активности процесса (с учетом других проявлений).
Специфическая реактивность . При определении активности вспомогательное значение имеют туберкулиновые пробы. Заслуживает внимания установление виража туберкулиновой реакции у лиц молодого возраста, а также гиперергическая чувствительность.
Более значительную роль играет подкожная туберкулиновая реакция (проба Коха). До проведения пробы Коха рекомендуется установить чувствительность обследуемого, которая определяется концентрацией вводимого туберкулина и проводится с помощью кожной градуированной пробы. Для подкожной пробы рекомендуются следующие дозы: при нормергии - 20 ТЕ, при гиперергии - 10 ТЕ, а при гипергии можно применять более значительную дозу - до 100 ТЕ. Местная реакция имеет значение только при размере инфильтрата больше 20 мм. В пользу активности туберкулеза говорит появление через 24 и 48 ч общей реакции (повышение температуры тела, плохое самочувствие, ускоренная СОЭ, изменение гемограммы, увеличение количества нейтрофилов и палочкоядер-ных, уменьшение числа лимфоцитов). В настоящее время очаговая реакция (появление кашля и мокроты, болей в груди, хрипов) наблюдается редко. Наличие общей или очаговой реакции с большой вероятностью говорит об активности процесса и является достаточным основанием для назначения пробного лечения. Пробу Коха рекомендуется применять до начала химиотерапии, которая может исказить результат пробы.
Иммунологические тесты . Исследованиями М. М. Авербаха, А. Е. Рабухина и др. (1977) доказана возможность сочетанного применения подкожного введения туберкулина и тестов повышенной чувствительности замедленного типа in vitro для выявления скрытой активности туберкулеза. Больному после определения иммунологических показателей вводят под кожу туберкулин (20 ТЕ ППД-Л), через 48 ч пробу повторяют. Для этой цели применяются 2 теста повышенной чувствительности замедленного типа in vivo - реакция бласттрансформации лимфоцитов и реакция торможения миграции лейкоцитов из капилляров. По данным упомянутых авторов, с помо-шью реакции бласттрансформации лимфоцитов в сочетании с подкожной инъекцией туберкулина удается выявить скрытую активность в 79,5% , а с помощью реакции торможения миграции лейкоцитов из капилляров в сочетании с подкожным введением туберкулина удается выявить скрытую активность процесса в 92,3 % случаев. Туберкулиновые провокационные пробы могут оказать существенную помощь в решении важной клинической проблемы - выявлении скрытой активности туберкулезного процесса без применения пробного лечения.
Пробное лечение . В тех случаях, когда все вышеуказанные методы не дают точного ответа на вопрос об активности туберкулезного процесса, прибегают к пробному курсу химиотерапии. Если в ходе пробного лечения не наблюдается положительной рентгенологической динамики или других признаков, указывающих на улучшение, то активность туберкулеза исключается.
Наиболее ценным препаратом при проведении пробного лечения является изониазид. Проводить пробное лечение рекомендуется в амбулаторных условиях под контролем диспансера. Но при необходимости применения более сложных методов исследования или при подозрении, что обследуемый неаккуратно принимает препараты, а также при их плохой переносимости, пожилом возрасте, наличии сопутствующих заболеваний, а также в случае, если больной живет в общежитии или имеет тесный контакт с детьми, приходится поместить его в стационар при диспансере (до получения результатов посева на мико-бактерии, т. е. в среднем на срок до 3 мес). В это время обследуемый должен состоять в нулевой группе учета, а затем в зависимости от результатов пробного лечения переводиться в I или VIIB группу либо снимается с учета. Иногда в течение первого месяца пробного лечения симптомы интоксикации и физикальные проявления местного процесса (кашель, мокрота, хрипы) не исчезают, а исследование мокроты или промывных вод на неспецифическую флору дают положительный результат. В этих случаях рекомендуются препараты, воздействующие на флору, а положительный эффект после 1-2 нед такого лечения указывает на неспецифический характер изменений в легких.
Туберкулезом называют группу всех инфекционных заболеваний, возбудителем которых является Mycobacterium tuberculosis и близкие виды. Представителей данной группы микроорганизмов в быту называют туберкулезной палочкой или палочкой Коха. Выбор лечения зависит от формы туберкулеза. Это особый вид проявления заболевания. Исходя из анамнеза, строится прогноз, возможные риски для жизни и осложнения. Специфика туберкулеза заключается в разнообразии форм его проявления.
Клинические формы туберкулеза
Клинические формы туберкулеза отличаются широким варьированием выраженности и спектра симптомов. Выделяют достаточно много типов заболевания, самая обобщенная классификация включает разновидности поражения дыхательной системы (в основном легких) и других органов:
- Костей и суставов, например, позвоночника.
- Кожи, глаз.
- Половой системы.
- Центральной нервной системы (спинного мозга, туберкулезный менингит, поражение твердой оболочки мозга).
- Органов пищеварения, в частности тонкого кишечника, слепой кишки и пр.
- Мочеполовой системы, например, почек и мочевыводящих путей.
Таким образом, возбудитель может поразить многие ткани и отделы организма человека.
Формы легочного туберкулеза
Основные клинические формы туберкулеза легких классифицируются по локализации возбудителя в пораженном органе и патологическим изменениям в ткани. Первичным туберкулезным комплексом называют инфекцию, появившуюся у человека впервые. Данный тип характеризуется наличием пневмонического очага, появившегося в результате поражения легких возбудителем. Преимущественная локализация – сегменты правого легкого.
Диссеминированный тип отличается множественностью очагов заболевания. Возбудитель рассеивается в легких, а не концентрируется в одном месте. Статистика диссеминированного туберкулеза: первичный 5-9% от всех заболевших, а вторичный в 12-15% случаев. Заболевание редко встречается у детей и подростков, чаще – у людей пожилого возраста. Очаговая разновидность отличается локальным расположением воспаления, которое распространяется на 1-2 сегмента. Если поражение распространилось ниже второго ребра, то больному ставят диагноз «диссеминированный туберкулез». Инфильтративный тип характеризуется преобладанием экссудативной фазы, поэтому в очаг воспаления поступает множество лимфоцитов и лейкоцитов, то есть возникает высокий уровень инфильтрации.
При кавернозном туберкулезе в тканях легкого возникают деструктивные процессы, приводящие к появлению каверны – полости, формирующейся в результате некротических процессов ткани. Следующая стадия прогрессирования заболевания называется фиброзно-кавернозным туберкулезом, который крайне сложно вылечить вследствие запущенности заболевания и его перехода в хроническую форму.
Кратко о других формах заболевания легких:
- Казеозная пневмония. Выражено образование экссудата, площадь распространения полностью долю легкого или максимальную часть.
- Туберкулома. Отличается ослабленными симптомами, в легких присутствуют казеозно-некротические очаги поражения.
- Цирротический тип. Возникает в результате развития фиброзно-склеротических изменений. Образуется очень грубая соединительная ткань, склонная к разрастанию.
- Туберкулезный плеврит. При остром течении данного типа заболевании особенно остро проявляется болевой симптом. Часто туберкулезная инфекция начинается именно с поражения плевры, при этом другие типы развития заболевания еще не проявляют себя.

Отдельно выделяют типы недуга в зависимости от поражения того или иного отдела дыхательной системы, например, бронхов, трахеи, верхних путей.
Другие клинические формы:
- Туберкулез внутригрудных лимфатических узлов.
- Милиарный туберкулез. Поражаются не только легкие, но и другие внутренние органы (печень, селезенка, кишечник и др.).
- Кониотуберкулез. Поражение легких, сопровождаемое наличием профессиональных заболеваний в результате проникновения в легкие пылевых субстанций (асбеста, силикатов и др.).
Активная и неактивная формы туберкулеза
Активная форма туберкулеза отличается от неактивной степенью проявления симптомов и наличием выделения микобактерий в окружающую среду. Данные категории заболевания также называют открытой и закрытой формой. Выделение туберкулезной палочки в окружающую среду отмечается только при развитии активной формы заболевания, возбудитель в основном передается воздушно-капельным путем (через кашель), встречаются и другие варианты заражения:
- Через кожу, в случае пораженного эпителия.
- Посредством половых контактов, если возбудитель обосновался в мочеполовой системе.
Попадание возбудителя в организм далеко не всегда приводит к заболеванию, особенности развития инфекции зависят от состояния иммунной системы. Активная и скрытая разновидности, несмотря на существенные различия в проявлении, протекает в 3 основных этапа:
- Проникновение возбудителя (инфицирование). Кроме воздушно-капельного выделяют алиментарный, контактный и трансплацентарный варианты заражения.
- Развитие патогенных бактерий. Размножение возбудителя вызывает реакцию организма и гибель макрофагов.
- Нарастание иммунного ответа.

Иммунная система большинства людей справляется с болезнью при адекватном лечении, что приводит к снижению числа микроорганизмов и формированию резистентности к инфекции. Микроорганизм сохраняется в неактивном состоянии, человек перестает быть распространителем инфекции. Латентный туберкулез создает постоянный риск для перехода заболевания в активное. Важна регулярность проведения флюорографии и врачебного контроля.
При слабом состоянии иммунной системы болезнь, наоборот, развивается в высокоактивную форму. Например, у детей, пожилых людей, индивидов с иммунодефицитом, ведущих нездоровый образ жизни, в случае генетической склонности к туберкулезной инфекции. Активный туберкулез отличается высокой опасностью передачи инфекции окружающим. Симптомы у него более выражены, чем у пассивной формы. Проявления зависят от интенсивности начального поражения ткани легких, а также сопутствующих осложнений. Скрытый туберкулез может вообще не иметь признаков болезни, носители инфекции не испытывают приступы кашля и практически не распространяют патогенные бактерии. Такую форму недуга часто обнаруживают случайно в результате очередного проведения флюорографии.
Подробнее о симптомах
Латентная форма туберкулеза иногда протекает настолько скрытно, что симптомы полностью отсутствуют.
- Нет недомогания.
- Отсутствует выделения мокроты и кашель.
- На рентгене может быть не видно следов болезни.
- Патоген не обнаруживается при анализе мокроты.
Неактивный туберкулез может не проявлять себя годами. Если у человека симптоматика заболевания напоминает нетипичную пневмонию, то после анализов для установления причины ему ставят активную стадию туберкулеза. На начальном этапе наблюдается постепенное прогрессирование симптомов:
- Подъем температуры, лихорадочные состояния.
- Отсутствие аппетита, потеря веса.
- Сильный кашлевой рефлекс с отделением и/или без отделения мокроты, в которой часто бывают кровавые примеси.
- Дыхание жесткое с хрипами.
- Высокая утомляемость, слабость, потливость.

Инфильтративная форма туберкулеза
Инфильтративная форма туберкулеза, как правило, относится к активному типу. Эта стадия является следствием прогресса очагового легочного туберкулеза. При развитии инфекции по данному типу заразность больного повышается в разы. Микобактерии выделяются с мокротой, а ткань легкого в результате мощной реакции иммунной системы подвергается гиперсенсибилизации. Возникает инфильтрация в результате поступления в очаг воспаления большого количества лейкоцитов, образуется экссудат. Симптомы зависят от типа инфильтрата:
- Бронхолобулярный. Это скрытая форма туберкулеза, симптомы не выражены, возбудитель не выделяется в окружающую среду, обнаружение во время медицинского осмотра.
- Округлый. Поражаются все легочные сегменты, данный тип хорошо заметен на снимках.
- Облаковидный. Проявляется наподобие неспецифической пневмонии, выявить причину помогает рентгеновский снимок.
- Казеозная пневмония. Чаще возникает на фоне диабета, нарушенного питания или беременности, может вызываться туберкулезным штаммом с высоким вирулентностью. Тип заболевания проявляется у людей с иммунобиологической стойкостью.
Лекарственно-устойчивый туберкулез
Лекарственно устойчивые формы туберкулеза подразделяют на два типа. Тип с абсолютной устойчивостью официально не принят ВОЗ, но такая терминология уже вошла в обиход. Идет постоянное создание новых препаратов и четкий вывод о том, что есть штаммы микобактерий, полностью невосприимчивые к каким-либо лекарствам, не сформулирован. Туберкулез типа ШЛУ официально признан. Аббревиатура ШЛУ обозначает широкую лекарственную устойчивость. Особенности данного типа заболевания заключаются в стойкость микобактерий к не менее четырем основным препаратам против туберкулеза. Заболевание может возникнуть при неправильном приеме антибиотиков и другими ошибками в лечении, а также в результате инфицирования организма возбудителем, ранее приобретшим стойкость к лекарствам.
Крове вышеуказанных типов туберкулез классифицируют на первичный и вторичный. Отдельно выделяют малые формы туберкулеза легких. Их особенность заключается в скрытом развитии. К таковым относятся очаговый туберкулез, а также инфильтративный тип, но с малой площадью распространения.
В соответствии с данными статистики, в России около 90% людей являются носителями палочки Коха. Туберкулез имеет не только медицинский, но и социальный аспект: наиболее чувствительны к возбудителю люди с низким уровнем иммунитета, несбалансированным рационом питания, проживающие в антисанитарных условиях. Особую опасность представляет повышенная активность туберкулеза – распространение инфекции в окружающую среду больным человеком, где бактерия не погибает, а может передаваться другим людям.
Туберкулезная палочка Коха – это микобактерия, которая проникает и развивается в организме человека, приводя к туберкулезу. Наиболее излюбленными местами локализации микобактерии являются легкие, что приводит к развитию легочной формы болезни. Редко встречается внелегочная патология – поражение инфекцией других органов или тканей (внутренние органы, костная ткань, суставы, головной мозг, глаза).
Инфицирование происходит, в основном, воздушно-капельным путем. Для этого, у больного туберкулезом человека, болезнь должна быть в открытой форме. Иногда заражение происходит посредством немытых продуктов – алиментарный путь, а также контактно-бытовым путем. Не всегда после контакта с больным человеком происходит заражение.
Это возможно при ослабленном организме либо длительном контакте. Тогда в организм проникает большое количество микобактерий и иммунитет не успевает с ними бороться. Наиболее подверженными к заболеванию являются:
- носители ВИЧ либо болеющие СПИДом люди;
- пациенты со всевозможными иммунодефицитными состояниями;
- болеющие сахарным диабетом;
- люди, отбывающие наказание либо работающие в местах лишения свободы;
- медицинские работники;
- курящие люди;
- асоциальные слои населения (наркоманы, алкоголики, бродяги и так далее);
- социально незащищенные слои населения (малообеспеченные, пенсионеры, инвалиды).
Заболеванию подвержены и люди с ненормированным рабочим днем, без нормального сна и режима питания. Возникшее на этом фоне переутомление способствует снижению адаптивных свойств организма, что подвергает его любому заболеванию, в том числе и туберкулезу.
Не всегда недуг переходит в активную форму. На протяжении многих месяцев и лет заболевание может протекать латентно, вплоть до отсутствия симптоматики.
Но, при любом сбое в организме возможен переход в отрытую форму болезни. Причинами могут быть, как ослабление организма на фоне другого заболевания, так и хроническая усталость из-за ненормированного рабочего графика.
Плохое питание, отсутствие нормальных условий проживания, вредные привычки также могут привести к переходу болезни в открытую форму.
Активность и клиническая картина
Существует несколько вариантов течения и форм заболевания. Активная форма туберкулеза характеризуется способностью больного распространять бактерию в окружающую среду. В этот период болезни человек становится опасным для окружающих, особенно для членов семьи и тех, с кем чаще всего он контактирует.
Микобактерия в месте поражения начинает активно размножаться, вследствие чего она начинает выделяться с мокротой и выдыхаемым воздухом пациента. Также выделение инфекции возможно с мочой, калом, ликвором и другими биологическими жидкостями, в зависимости от места локализации болезни.
Открытая форма туберкулеза имеет ярко выраженную симптоматику. Часто, при появлении первых симптомов, врачи дифференцируют заболевание с пневмонией. Для подтверждения туберкулеза достаточно обследовать мокроту пациента – в результате такого исследования будет выявлена микобактерия. О наличии туберкулезной палочки в мокроте могут говорить такие симптомы активного туберкулеза:

Если у пациента внелегочная форма заболевания, симптомы будут связаны с пораженным органом. В зависимости от места локализации инфекции, будут появляться различные функциональные нарушения и боли.

Отличительные черты двух форм
При постановке диагноза, врач обязательно определяет вид заболевания у пациента – активный или неактивный туберкулез легких. От этого зависит, насколько человек опасен для окружающих и нуждается ли в изоляции. В отличие от активного туберкулеза, неактивный часто протекает практически бессимптомно. Инфекция в этой стадии находится в туберкулезной гранулеме, которая окружена защитной оболочкой, не позволяющая микобактерии выйти наружу.
При снижении адаптивных функций организма бактерии начинают активно размножаться, прорывают оболочку и распространяются по всему органу. Иногда возбудитель может распространиться и по другим органам и системам, вплоть до заражения мозга.
Учитывая особенности развития инфекции при активном и неактивном туберкулезе, течения заболеваний будут существенно отличаться между собой. В отличие от активного туберкулеза – его пассивная форма имеет вялотекущее течение. Может присутствовать легкое недомогание, которое часто путают с ОРВИ либо утомлением.
Латентная форма не сопровождается кашлем, кровохарканьем, очень редко поднимается температура. При исследовании мокроты туберкулезная палочка в ней не обнаруживается – человек не является распространителем инфекции. Возможно отсутствие признаков туберкулеза на рентгенограммах и флюорографии.
В некоторых случаях болезнь никак не проявляет себя, протекает латентно. Такие формы туберкулеза часто обнаруживают во время плановых медицинских осмотров только при использовании высокочувствительных методов диагностики (анализ ПЦР или ИФА). Из-за этого рекомендуется регулярно проходить обследование на наличие туберкулеза.
Лечебные мероприятия
Пациентам рекомендуется проходить стационарное лечение в специализированных фтизиатрических отделениях либо клиниках. Их определяют в палаты-изоляторы с отдельным выходом на улицу, чтобы не контактировать с остальными пациентами. Это является одним из методов профилактики развития лекарственной устойчивости.
Лечение длительное – не менее 6 месяцев. Для этиотропного лечения применяют минимум три противотуберкулезных антибиотика. Самые распространенные из них:

Перед их применением обязательно проверяют микобактерию пациента на чувствительность к указанным препаратам.
Первые 2-3 месяца лечения направлены на подавление активного размножения инфекции, восстановления пораженных органов. Несмотря на значительное улучшение состояния, из-за риска развития лекарственной устойчивости ни в коем случае нельзя прерывать лечение.
Медикаментозная терапия направлена и на симптоматическое лечение. В зависимости от осложнений, пациенту назначают:
- различные витаминные комплексы (Мультитабс, Витрум);
- гепатопротекторы (Эссливер, Эссенциале);
- отхаркивающие препараты (Амброксол, Лазолван, АЦЦ).
Применяют также иммуностимуляторы и иммуномодуляторы для улучшения защитных функций организма. В некоторых случаях показаны гормональные препараты – глюкокортикоиды (Дексаметазон, Преднизон).
Для удаления пораженной ткани и новообразований применяют хирургические методы лечения. Параллельно с медикаментозной терапией, пациенту назначают различные физиотерапевтические процедуры, способствующие скорейшему восстановлению.
Важно! После прекращения выделения бактерий и при нормальном самочувствии больного, возможно продолжение лечения в домашних условиях.
После прохождения курса терапии большое значение имеет реабилитация пациента. Способствует восстановлению организма санаторно-курортное лечение в специализированных центрах.
Прогнозы
После того как пациент вылечил туберкулез, активная фаза которого могла привести к заражению его близких и коллег, большое значение имеет социально-трудовая реабилитация человека. Необходимо донести до окружающих людей, что после лечения человек не несет угрозы их здоровью.
Благодаря развитию фармакологии и внедрению современных методов лечения, туберкулез зачастую удается полностью излечить. Обязательным условием положительного исхода является своевременная диагностика, всестороннее соблюдение рекомендаций специалистов и выполнение врачебных назначений. Запрещается самостоятельно прерывать лечение – это может привести к лекарственной устойчивости заболевания.

Если заболевание не лечить либо из-за лекарственной устойчивости невозможно подобрать лечение, инфекция прогрессирует и способствует развитию опасных для жизни состояний. В зависимости от органа-мишени, происходит развитие его недостаточности, вплоть до полного прекращения функционирования. Продукты распада ткани и инфекции приводят к интоксикационному синдрому.
Микобактерия может распространиться на другие органы, вплоть до заражения головного мозга и развития воспаления мозговых оболочек. Эти осложнения часто являются причиной смерти. Если удается вылечить пациента с такими осложнениями – человек остается инвалидом. Туберкулез может быть причиной развития онкологии.
Активная форма туберкулеза остается актуальной проблемой для медицины и простых людей. Важнейшим способом борьбы с недугом является профилактика его возникновения. Необходимо регулярно обследоваться на наличие туберкулеза вне зависимости от образа жизни, питания, условий работы и жизни.
Туберкулез - одна из 10 основных причин смерти во всем мире.
Это самое древнее из известных человечеству инфекционных заболеваний. Раньше туберкулез называли чахоткой.
Победить эту болезнь до сих пор не удалось.
На сегодняшний день около трети населения планеты инфицировано микобактерией туберкулеза.
Всемирный день борьбы с туберкулезом отмечается по решению Всемирной организации здравоохранения в день, когда в 1882 году немецкий микробиолог Роберт Кох открыл возбудителя туберкулеза.
В 1905 году Кох получил Нобелевскую премию за открытие и описание микобактерии туберкулеза.

Девиз Всемирного дня борьбы с туберкулезом в 2019 году - «Время пришло» - акцентирует внимание на необходимости выполнения обязательств, взятых мировыми лидерами, среди которых:
расширить доступ к профилактике и лечению
обеспечить достаточное и устойчивое финансирование, в том числе на научные исследования
продвигать справедливое, основанное на правах человека и ориентированное на людей противодействие туберкулезу.
В 1993г. Всемирная организация здравоохранения ВОЗ объявила туберкулез проблемой «глобальной опасности».
В этот день проходят различные мероприятия, посвященные проблеме туберкулеза.
Основные целевые группы для проведения мероприятий – медицинские работники, учащиеся и их родители, преподаватели общеобразовательных учреждений, а также жители труднодоступных районов и уязвимые слои населения.
Во всем мире проходят семинары, акции, конференции, раздача листовок, информирующие население по вопросам профилактики туберкулеза.
Для медицинских работников организуются научно-практические конференции, заслушиваются результаты работы медицинских организаций по раннему выявлению туберкулеза.
В образовательных организациях проводится анкетирование для оценки уровня осведомленности учащихся и их родителей о туберкулезе, а также проводятся уроки здоровья, тематические диктанты, занятия.

Фтизиатры обследуют население с помощью передвижных флюорографов, оказывают консультативную помощь, выезжая в удаленные населенные пункты.
Для обеспечения масштабного охвата населения информационной кампанией осуществляется теле- и радиовещание, размещается тематическая информация на интернет-сайтах. Проводятся дни открытых дверей в медицинских организациях.
Для населения медицинскими работниками проводятся лекции и индивидуальные беседы.
Все эти мероприятия призывают население задуматься о серьезности проблемы туберкулеза, об опасности для жизни этого заболевания.
Символ дня борьбы с туберкулезом – белая ромашка, как символ здорового дыхания.

Впервые День белой ромашки был отмечен в Швеции – 1 мая 1908г. в знак солидарности с больными туберкулезом.
В России подъем заболеваемости туберкулезом начался в 1991 году и к 2000 году достиг своего максимума - 83 человека на 100000 населения и до сих пор не снижается. Сейчас в России от туберкулеза умирают более 20 тысяч людей в год.
Увеличение заболеваемости туберкулезом тесно связано с увеличением потока мигрантов из неблагополучных по туберкулезу стран, с игнорированием проблемы туберкулеза, с отказом части больных от лечения в стационарах, со связью туберкулеза с ВИЧ-инфекцией, а также с социальными факторами – нищетой, наркоманией, бродяжничеством.
Характерно, что мужчины заболевают туберкулезом втрое чаще, чем женщины.
В настоящее время заболеваемость туберкулезом снизилась на 6,6% по сравнению с прошлым годом.
Несмотря на то, что в последние годы наметилась тенденция к снижению заболеваемости туберкулезом, на сегодняшний день туберкулез сохраняет за собой статус одной из социально значимых для Российской Федерации инфекций.
В 2017 году зарегистрировано около 70 тыс. впервые выявленных случаев активного туберкулеза, показатель заболеваемости составил 48,09 на 100 тыс. населения.
Во всем мире среди детей до 15 лет каждый год регистрируется 1 миллион новых случаев туберкулеза.
У детей чаще могут развиваться более серьезные формы туберкулеза, такие как милиарный туберкулез и менингит, в результате чего заболеваемость и смертность возрастают.
Что такое туберкулез и каковы пути его передачи?
Туберкулез – инфекционное заболевание, вызываемое различными видами микобактерий – Mycobacterium tuberculosis (палочка Коха). Туберкулез обычно поражает легкие, реже затрагивает другие органы и системы (кости, суставы, мочеполовые органы, кожу, глаза, лимфатическую систему, нервную систему). При отсутствии лечения заболевание прогрессирует и заканчивается летально. Наряду с человеком, туберкулезом могут быть инфицированы и животные (крупный рогатый скот, грызуны, куры и др.).
Основным путем передачи туберкулеза является воздушно-капельный. Возбудитель выделяется в воздух при кашле, чихании, разговоре в составе мельчайших капель. При высыхании капель образуются еще меньшие частицы, состоящие из одной-двух микробных клеток. Они не оседают под действием силы тяжести и подолгу остаются в воздухе, откуда попадают в легкие здорового человека находящегося вблизи источника инфекции.

Также проникновение возбудителя в организм человека может происходить контактно-бытовым (через вещи, которыми пользовался больной) и пищевым (молоко больной коровы, яйца и др.) путями. Туберкулез легко передается через поцелуи и даже через совместное курение одной сигареты.
Входные ворота:
- легкие
- кишечник
- кожа, слизистые оболочки.

Одной из основных причин эпидемического неблагополучия по туберкулезу является распространение штаммов Mycobacterium tuberculosis с лекарственной устойчивостью, которые вне зависимости от генотипа возбудителя отличает тяжелое течение с исходом в хроническую рецидивирующую форму, требующую применения хирургических методов лечения.
Туберкулез с широкой лекарственной устойчивостью – редкий тип туберкулеза, устойчивый практически ко всем лекарствам, используемым для лечения туберкулеза.
Туберкулез с множественной лекарственной устойчивостью – заболевание туберкулезом, вызванное бактериями, устойчивыми к двум наиболее важным препаратам первого ряда – изониазиду и рифампицину.
После проникновения в организм микобактерий туберкулеза возможны 2 варианта развития событий:

1. Переход в латентную туберкулезную инфекцию – 90% случаев инфицирования
2. Развитие специфического воспаления (заболевания) – активный туберкулез – у 10% инфицированных.
Естественная восприимчивость к микобактерии туберкулеза высокая. Наиболее подвержены заболеванию дети в возрасте до 3 лет.
Кто входит в группы риска?
Люди с туберкулезом чаще всего распространяют его среди людей, с которыми проводят время каждый день: среди членов семьи, друзей, коллег по работе или одноклассников.
Наиболее восприимчивы к туберкулезу люди с ослабленными защитными силами организма:
- дети раннего возраста
- пожилые люди
- больные СПИД и ВИЧ-инфицированные
- люди, недостаточно питающиеся, испытывающие частые переохлаждения
- люди, живущие в сырых, плохо отапливаемых и проветриваемых помещениях
- люди, ведущие асоциальный образ жизни: страдающие алкоголизмом, наркоманы, лица без определенного места жительства, находящиеся в местах лишения свободы, мигранты и беженцы
Риск заражения увеличивается при наличии у больного активного туберкулеза легких.
Факторы риска:
- частые простудные заболевания у детей (более 6 раз в год)
- плохие социально-бытовые условия
- угнетение иммунитета (в особенности, при СПИДе), в том числе, длительная терапия повышенными дозами глюкокортикоидов.
Больные ВИЧ-инфекцией имеют 50% вероятность заболеть туберкулезом в течение жизни, 5-15 % - в течение года.
- тесный контакт с больными туберкулезом
- курение
- хронические заболевания легких и дыхательных путей
- лимфогранулематоз – онкологическое заболевание лимфатической системы
- злокачественные заболевания крови (лимфомы)
- сахарный диабет
- хроническая почечная недостаточность
- голодание
- скопление людей в плохо проветриваемых помещениях
Какую опасность представляет туберкул
ез для взрослых?

Туберкулез опасен для окружающих, так как распространяется очень быстро воздушно-капельным путем.
Каждую секунду в мире происходит заражение одного человека этой инфекцией. После того, как бактерия попадает другому человеку, она начинает размножаться. Если иммунная система ослаблена – инфекция начинает развиваться и появляются первые симптомы туберкулеза. Каждый больной активным бациллярным туберкулезом способен заразить 10-15 человек, но только 5-10% инфицированных заболевают, у остальных вырабатывается нестерильный иммунитет (гибели возбудителя не происходит, и он остается в организме. Пока микроорганизмы находятся в организме – до тех пор сохраняется иммунитет и повторного заражения не происходит).
Инкубационный период заболевания может продолжаться от трех месяцев до года, в некоторых случаях дольше.
Скрытая (латентная) туберкулезная инфекция
Не все инфицированные микобактерией туберкулеза заболевают.
Возбудитель инфекции может жить в организме, не вызывая заболевания. Это называется латентной или скрытой туберкулезной инфекцией. У большинства людей, которые вдыхают туберкулезные бактерии и заражаются, организм способен бороться с этими бактериями и подавлять их размножение самостоятельно.
Люди с латентной туберкулезной инфекцией:
- не имеют симптомов
- не чувствуют себя заболевшими
- не могут распространять туберкулез.
Заподозрить и подтвердить наличие инфицирования в данной ситуации возможно только в случае обнаружения положительной реакции на кожные тесты на туберкулез (р.Манту, Диаскинтест) или получив положительный анализ крови на туберкулез. При данном варианте инфекции при прохождении флюорографического исследования, а также при сдаче мокроты на анализ отклонений может быть не выявлено.
Возможен ли переход латентной формы туберкулеза в активную?
От 5 до 10% инфицированных людей, которые не получают лечения от скрытой туберкулезной инфекции, в какой-то момент своей жизни заболевают туберкулезом. Особенно это касается людей с ослабленной иммунной системой.
Для людей с ВИЧ-инфекцией, риск развития туберкулезного заболевания намного выше, чем для людей с нормальной иммунной системой
Также существует вероятность развития туберкулеза, спустя годы латентной инфекции, в случае ослабления иммунной системы.
Стоит отметить, что многие люди с латентной туберкулезной инфекцией никогда не заболевают туберкулезом. У этих людей туберкулезные бактерии остаются неактивными в течение всей жизни, не вызывая заболевания.
Признаки и симптомы туберкулеза
Симптомы заболевания туберкулезом зависят от локализации инфекционного процесса в организме.
Туберкулез легких

Симптомы:
- кашель: сначала сухой, затем присоединяется мокрота, которая становится гнойной, иногда с прожилками крови; кашель может продолжаться от 3 недель и дольше.
- кровохарканье (не всегда)
- при разрушении стенки сосуда может возникнуть легочное кровотечение
- боль в груди, усиливающаяся при дыхании
- одышка
- лихорадка
- озноб
- слабость
- ночная потливость
- значительное похудение
- потеря аппетита.
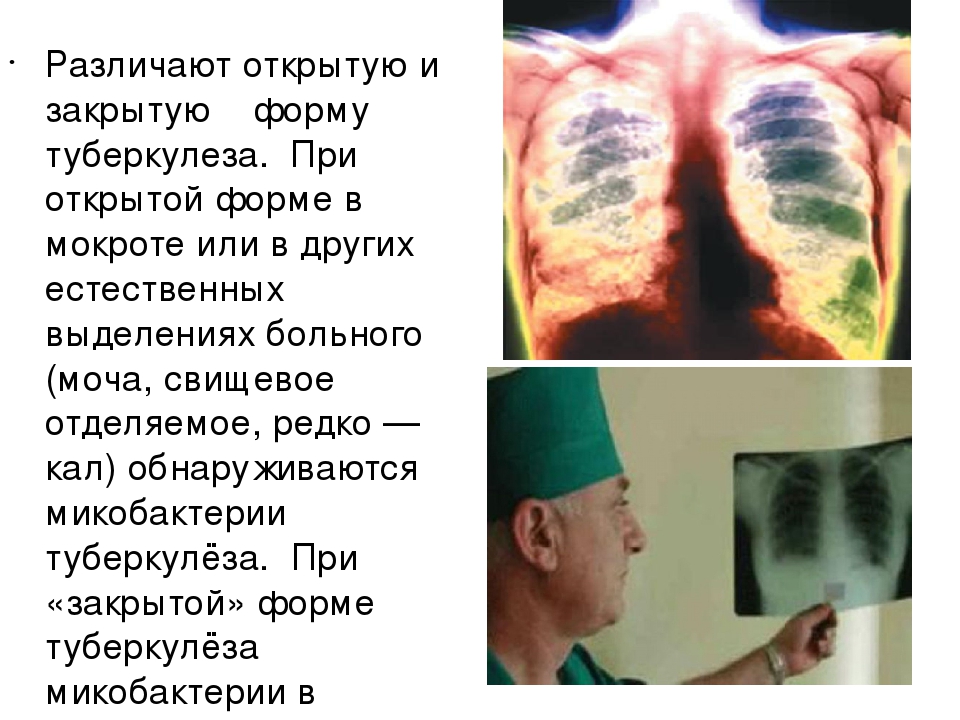
Существует две формы туберкулеза – открытая и закрытая.
При открытой форме туберкулеза в мокроте определяются микобактерии туберкулеза. Открытой формой считается форма туберкулеза, при которой имеется очаг поражения (распад в легком, язвенная форма туберкулеза в бронхах). При такой форме больной считается заразным для окружающих.
При закрытой форме туберкулеза микобактерии в мокроте не обнаруживаются. Больные не предоставляют опасность для окружающих.
Туберкулез, который возникает сразу после заражения, называется первичным . При первичном туберкулезе формируется первичный очаг - участок легкого, пораженный туберкулезом – туберкулезная гранулема. Первичный очаг может самостоятельно зажить и превратиться в небольшой участок рубцовой ткани, а может распасться. Из первичного легочного очага микобактерии могут попадать в кровоток и оседать на других органах, образуя на них туберкулезные гранулемы (бугорки).
Вторичный туберкулез возникает при повторном инфицировании или при повторной активации уже имеющийся в организме инфекции.
Без лечения около трети больных погибают в первые месяцы. У остальных болезнь приобретает затяжной характер.
Осложнения туберкулеза легких:
легочный плеврит – туберкулезное поражение плевры (оболочки, покрывающей легкие)
- туберкулез верхних дыхательных путей
- туберкулезный лимфаденит
- туберкулез мочеполовых органов.
Туберкулез костей и суставов

Встречается, в основном, среди ВИЧ-инфицированных. Поражаются межпозвоночные, тазобедренные и коленные суставы.
Туберкулез центральной нервной системы
Встречается, в основном у ВИЧ-инфицированных и у детей младшего возраста. Происходит поражение оболочки мозга - туберкулезный менингит или формирование туберкулёмы в веществе головного мозга.
Без лечения туберкулезный менингит всегда заканчивается летально.
Милиарный туберкулез

Милиарный туберкулез – генерализованная форма заболевания, которая возникает при распространении возбудителя через кровь по всему организму. При этой форме туберкулеза по всему организму образуются небольшие очаги поражения - гранулемы, которые представляют собой бугорки диаметром 1-2 мм.
Основные проявления соответствуют проявлениям туберкулеза легких, но помимо этого появляются признаки поражения других органов.
После излеченного туберкулезного процесса в большинстве случаев наблюдаются остаточные изменения. Со стороны легких – фиброзные, фиброзно-очаговые изменения, кальцинаты в легких, лимфатических узлах. Со стороны других органов отмечаются рубцовые изменения, обызвествление.
Туберкулез у детей

Туберкулез у детей является большой проблемой на сегодняшний день. Признаки и симптомы туберкулеза у детей не имеют специфичности.
У детей данное заболевание протекает тяжелее, чем у взрослых. Вероятность заражения туберкулезом у детей выше, так как меньше бактерий туберкулеза требуется для заражения. Интервал между заражением и болезнью у детей короче.
Чаще всего виновниками развития туберкулеза у детей являются взрослые. Наиболее частый путь заражения детей – воздушно-капельный. Для ребенка опасен даже кратковременный контакт с больным человеком.
Туберкулез у детей способен развиться в любом органе. И во всех органах происходит один и тот же процесс – воспаление и образование гранулем. При прогрессировании заболевания бугорки сливаются между собой, образуя творожистый некроз (мертвая ткань при туберкулезе похожа на мягкую творожистую массу).
Формы туберкулеза у детей:
- Туберкулезная интоксикация
- Первичный комплекс в легком (болезнь чаще развивается у не привитых детей и у детей из очагов туберкулезной инфекции)
- Туберкулез внутригрудных лимфоузлов.
- Туберкулез бронхов
- Туберкулез легких
- Туберкулезный плеврит
- Туберкулезный менингит
- Туберкулез костно - суставной системы
- Туберкулез почек
- Туберкулез периферических лимфоузлов.
При попадании микобактерии туберкулеза в дыхательные пути ребенка, она очень быстро попадает в кровеносное русло, проявляются первые симптомы заболевания, схожие с симптомами ОРЗ:
Отсутствие аппетита и потеря веса – первые признаки туберкулеза у детей.
По мере распространения микобактерии туберкулеза появляются изменения в других органах.
Осложнения и летальный исход туберкулеза чаще всего встречается у детей. Это связано с несовершенным строением анатомических структур (узкие бронхи, отсутствие хрящей), с несовершенными механизмами защиты, а также с несформировавшейся иммунной системой. Особенно тяжело болезнь протекает у детей до 2 лет. У более старших детей защитная система работает лучше.Лечение туберкулеза

Лечение
длительное, может занимать от полугода и больше.
- СП 3.1.2.3114-13 «Профилактика туберкулеза»
- Приказ Минздрава РФ от 21.03.2003 № 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерации (ред. от 29.10.2009)»
- Письмо Минздрава России от 07.04.2017 n 15-2/10/2-2343 "о направлении клинических рекомендаций "выявление и диагностика туберкулеза у детей, поступающих и обучающихся в образовательных организациях"" (вместе с "клиническими рекомендациями "выявление и диагностика туберкулеза у детей, поступающих и обучающихся в образовательных организациях", утв. Российским обществом фтизиатров 07.03.2017.

